真实世界数据揭示:T+A治疗不可切除HCC成功转化预测的关键因素
阿替利珠单抗联合贝伐珠单抗(T+A)在3期IMbrave150试验取得积极结果后,于2020年在全球范围内获批使用。研究显示,该疗法在晚期不可切除肝细胞癌(HCC)患者中具有很高的治疗效果[总缓解率(ORR)30%,95%置信区间(CI):25-35]。T+A转化治疗是一种新的治疗策略。然而,并非所有接受T+A治疗的HCC患者都能进行转化治疗。因此,明确最适合进行T+A后转化治疗的因素非常重要。
近日,发表于Liver International的一项研究利用真实世界的数据明确了与T+A治疗不可切除HCC后成功转化治疗相关的预测因素。
研究方法
共188例HCC患者采用T+A作为一线治疗方案。仅通过全身治疗达到完全缓解(CR)的患者被排除在外,确定了可能与成功转化治疗和实现无癌状态有关的临床因素。
研究结果
患者中位年龄76岁,男性139例(73.9%)。其中,113例(60.1%)患者Child-Pugh评分为5,中位ALBI评分为-2.4。其中包括98例(52.4%)BCLC C期HCC患者。达到CR、PR、SD和PD的患者比例分别为2.6%、33.2%、40.9%和23.3%。总有效率[ORR(即CR+PR)]为35.8%,疾病控制率[DCR(即CR+PR+SD)]为76.7%。
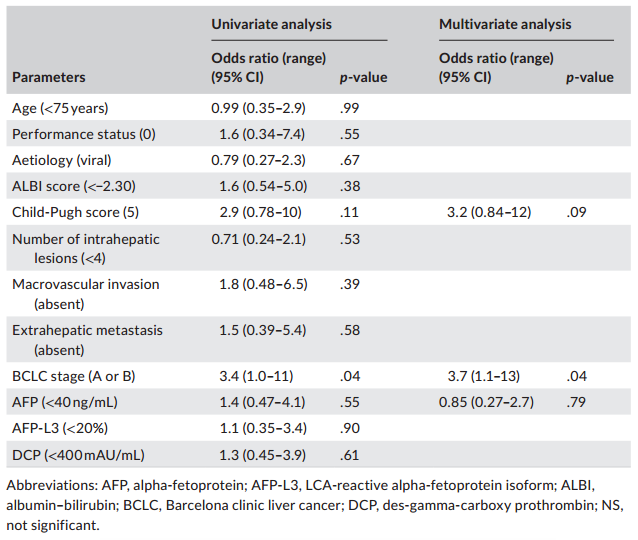
在64例通过T+A治疗达到PR的患者中,15例(23.4%)接受了转化治疗。在转化组中,BCLC A期或B期患者比例明显更高(73.3% vs. 45.1%;P=0.03),Child-Pugh评分和甲胎蛋白水平(AFP)较低。多因素分析显示,BCLC分期是实施转化治疗的预测因素[A或B;优势比3.7(95%CI:1.1-13);p=0.04]。
转化治疗相关参数的Logistic回归分析
此外,10例(66.7%)患者在治疗开始时达到无癌状态,并表现出较少的肝内病变(3.5 vs. 7;P<0.01),全身治疗和转化治疗之间的时间间隔更短(131天 vs. 404天;p<0.01)。通过手术切除或消融治疗达到无癌状态的比率明显更高(p=0.03)。
在患者预后方面,通过全身治疗达到PR的患者,其生存时间比单纯T+A治疗的患者长(p<0.01),接受转化治疗的患者比未接受转化治疗的患者表现出明显更好的生存率。
研究结论
使用T+A治疗HCC时,BCLC分期是成功过渡到转化治疗的唯一预测因素。此外,少量肝内病变和早期过渡到转化治疗与实现无癌状态有关。
思考
T+A治疗具有很高的应答率,然而,目前尚不清楚哪些患者和特征可以过渡到转化治疗并达到无癌状态。在本研究中,T+A向转化治疗的过渡率约为8.0%。研究首次明确了BCLC A期或B期HCC患者是过渡到转化治疗的有力候选者。超过一半(67%)接受转化治疗的患者在至少6个月的时间内达到无癌状态。转化治疗后达到无癌状态的患者在诱导治疗时肝内病变较少,转化治疗所需时间较短,处于可选择手术切除或消融治疗的状态。
近期有研究显示,T+A后转化治疗的比率可达到35.5%,而本研究结果显示转化率较低(约为8%),这可能是由于患者背景特征的差异。此前的研究仅包括中期HCC患者,本研究还包括晚期HCC患者。此外,T+A已被报道在治疗中期HCC方面非常有效。本研究也显示出类似结果,当仅包括中期HCC时,转化率很高。
目前,T+A治疗被推荐用于BCLC B期不可切除的HCC患者。在这种情况下,如果肿瘤总数较少,建议对BCLC B期不可切除HCC患者更积极地使用T+A治疗,并考虑转化治疗的适当时机。
此前,仑伐替尼和TACE联合治疗BCLC B期不可切除HCC的有效性也有报道,但目前仍不能确定仑伐替尼或T+A是否应该作为转化治疗前的标准治疗,特别是当肿瘤数量较少时,这是未来需要明确的问题。
总之,当使用T+A治疗不可切除HCC时,BCLC A期或B期与转化治疗相关。随后的无癌状态很可能实现,特别是当肝内病变数量有限且观察到早期肿瘤对T+A的应答时。未来有待大规模前瞻性研究对这一结果进行进一步验证。
文献索引:Kikuchi T, Takeuchi Y, Nouso K, et al. Predictive factors for transition to conversion therapy in hepatocellular carcinoma using atezolizumab plus bevacizumab[J]. Liver International, 2024.
链接:http://www.lewenyixue.com/2024/04/26/%E7%9C%9F%E5%AE%9E%E4%B8%96%E7%95%8C%E6%95%B0%E6%8D%AE%E6%8F%AD%E7%A4%BA%EF%BC%9AT%2BA%E6%B2%BB%E7%96%97%E4%B8%8D%E5%8F%AF%E5%88%87%E9%99%A4HC/





赶快来坐沙发