【JAMA Oncol】循环肿瘤DNA在侵袭性B细胞淋巴瘤MRD评估中大有可为
对于侵袭性 B 细胞淋巴瘤,实现缓解是迈向治愈的第一步,PET/CT扫描之类的放射影像学检查是目前确定治疗结束时缓解情况的标准方法,但其对淋巴瘤缺乏特异性,且无法在分子水平上检测疾病。如果能通过超灵敏检测循环肿瘤DNA(ctDNA)来识别可测量残留病(MRD),则有可能改善临床结局。
侵袭性 B 细胞淋巴瘤中ctDNA 的早期研究显示,其与总体肿瘤负荷有很强的关联,且基线ctdNA定量与一线化疗后的临床结局相关。检测ctDNA 中淋巴瘤相关基因异常的下一代测序也可用于进行非侵入性的基因分型,其结果与组织活检高度一致。一线化疗1或2个周期后或CAR-T 细胞挽救治疗数周内循环肿瘤 DNA 的动态变化也具有很强的预后价值。尽管ctDNA 的连续监测可在临床复发前 3 至 6 个月检测到分子学复发,但若要在治疗结束时单次检测到MRD,仍需提高分析阈值。现代ctDNA 方法的进步现已能够可靠地检测MRD,其分析检测阈值为100万分之一的游离 DNA 分子。
现代超灵敏检测ctDNA 的方法可能会改善侵袭性 B 细胞淋巴瘤目前对缓解的定义。在治疗结束评估时纳入ctDNA 可以识别出无需监测随访的患者,并在临床试验中引入治疗可测量残留病的新模式。但ctDNA的应用也面临很多障碍,包括收集标准化、可获得性、周转时间和成本,仍是阻碍其在临床实践中广泛应用的障碍。
《JAMA Oncology》近日发表重磅综述,阐述了循环肿瘤DNA在侵袭性B细胞淋巴瘤MRD评估中的作用。
侵袭性 B 细胞淋巴瘤是最早被证实通过化疗可能治愈的癌症之一,在一线治疗中加入多柔比星和利妥昔单抗后,治愈率得到显著提高。如果希望实现治愈,首先必须经历缓解,从概念上讲, 缓解是指 在治疗结束时(EOT)体内 没有活跃淋巴瘤 ,然而确切地定义缓解一直是个难题。CT的出现是一项重要进步,它增强了对全身疾病进行可视化的能力,并确定了疾病的解剖位置,尤其是在淋巴结区域。然而CT 扫描在 EOT 时定义缓解的局限性很快就显现出来,因为许多侵袭性淋巴瘤患者在治疗后仍有残留肿块,但在长期随访中并未复发。CT 扫描的不精确性反映在最初制定的共识反应标准中,治疗后仍有残留肿块但肿瘤体积缩小≥75%的患者归为完全缓解/未确定,需要进行后续扫描。
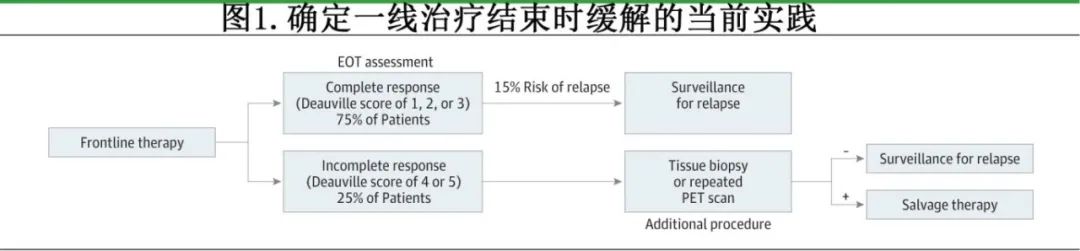
(18F)氟脱氧葡萄糖PET扫描等功能性核影像学检测手段的出现进一步提高了对缓解的精确定义能力,能够识别出任何残留肿块中活跃的淋巴瘤或残留淋巴瘤的消失。PET扫描(以及后来的 PET/CT 扫描)纳入修订后的反应标准,并淘汰了完全缓解/未确定。PET扫描必须解决的问题在于,扫描下多大的摄取量与缓解相一致。在实现优化之前,将PET扫描加入反应标准中主要是基于其与CT扫描相比的优势。鉴别活动性淋巴瘤的方法已编入反应标准,并发展出应用于EOT PET扫描的5分Deauville评分,1-3 分为阴性,与完全缓解一致,而 4-5 分为阳性,与残留的活动性淋巴瘤一致。然而,EOT PET 扫描结果为阴性的患者中15% - 20%会复发,而 许多 EOT PET 扫描结果为阳性的患者实际上并没有活跃淋巴瘤,即便未接受额外治疗也不会出现病情进展 。在一项纳入 1418 例接受一线治疗的侵袭性 B 细胞淋巴瘤患者的随机 3 期研究中,EOT PET 扫描结果对无进展生存期(PFS)具有预后意义,对总生存期(OS)也有预后意义,但EOT PET 预测 2.5 年内进展或死亡的阳性预测值(PPV)低于 50%;此外20% 的缓解患者在治疗后复发或死亡,EOT PET 的阴性预测值(NPV)仅为 84%。其他针对侵袭性 B 细胞淋巴瘤的随机前瞻性研究也未证明 EOT PET 扫描具有任何预后价值。PET扫描无法可靠地区分活跃淋巴瘤和伴随免疫治疗可能出现的肿瘤炎症(称为假性进展),从而体现了其对淋巴瘤缺乏特异性,也因此专门开发了用于解读免疫治疗后PET扫描的单独反应标准。综合来看,这些数据强调了当前反应标准在定义侵袭性B细胞淋巴瘤缓解时的不精确性。
这些不确定性也反映在实践指南中,指南建议 在EOT进行额外检查以确认疾病是否活跃,然后再进行挽救治疗 (图 1)。约 75% 的患者对一线治疗有完全反应,但约15%的患者会复发,这促使通过定期门诊随访和/或影像学检查来监测复发情况,以便在出现症状前发现复发,但没有数据表明在出现复发症状前开始挽救治疗能带来更好预后。与之相反,约 25% 的患者对一线治疗没有完全反应,但这并不足以证明疾病处于活跃状态。指南建议在开始挽救治疗前进行额外的检查,如组织活检或重复PET扫描,但目前尚无数据表明在EOT进行额外检查的频率,而这些检查会增加医疗成本,并延误疾病活跃患者的挽救治疗。目前也不清楚有多少患者在未确认疾病活跃的情况下就接受了挽救治疗。
在血液系统治疗中,定义缓解的最新方法涉及到实验室检测手段,且多种方法已得到测试。在白血病中,检测循环肿瘤细胞是有效的,但侵袭性 B 细胞淋巴瘤细胞通常不会在外周血中循环。 肿瘤特异性游离 DNA(cfDNA)或循环肿瘤 DNA(ctDNA)在血浆中的检测比在循环白细胞中更容易,已成为侵袭性淋巴瘤液体活检样本的首选分析物 。
在开发血液检测方法用于检测侵袭性 B 细胞淋巴瘤中MRD的时,面临的首要挑战在于特异性,而这一问题又因潜在的遗传异质性而变得复杂化。与由单一癌基因变异驱动的癌症不同,侵袭性 B 细胞淋巴瘤具有遗传复杂性,且患者间存在差异,因此仅针对单一基因变异进行检测是远远不够的。必须将源自恶性细胞的可检测异常与正常细胞凋亡、增殖和坏死自然释放到外周血液中的降解cfDNA片段区分开来,同时也要与克隆性造血区分开来,克隆性造血是指随着年龄增长而越来越频繁出现的造血细胞克隆性扩增。在血浆 DNA 中检测到的信号出现假阳性的机制至少有两种:该信号可能来自死亡且无法增殖的肿瘤细胞,也可能来自少量的存活肿瘤细胞,这些细胞最终会被宿主防御机制清除。目前还无法区分源自无增殖能力的濒死细胞的淋巴瘤序列和源自具有复发能力的克隆细胞的淋巴瘤序列。此外,ctDNA还面临单次 10 毫升血液样本(相当于 4 至 6 毫升血浆)中cfDNA含量过少以及外周血单个核细胞裂解可能造成 cfDNA 污染的挑战。由于血浆中的 DNA 污染水平较低,因此相较于血清,血浆更受青睐;若条件允许,使用能进一步降低污染风险的细胞稳定管则更佳。所有 ctDNA 检测的首要目标都是准确区分肿瘤特异性片段与背景 cfDNA。第二个主要挑战在于检测方法的分析灵敏度。在治疗前,ctDNA 检测方法的分析灵敏度可能不是关键问题,多种方法均有效,然而在治疗开始后,ctDNA 水平迅速下降,分析灵敏度就成为治疗中间时间点MRD检测的关键决定因素,在EOT中非常重要。
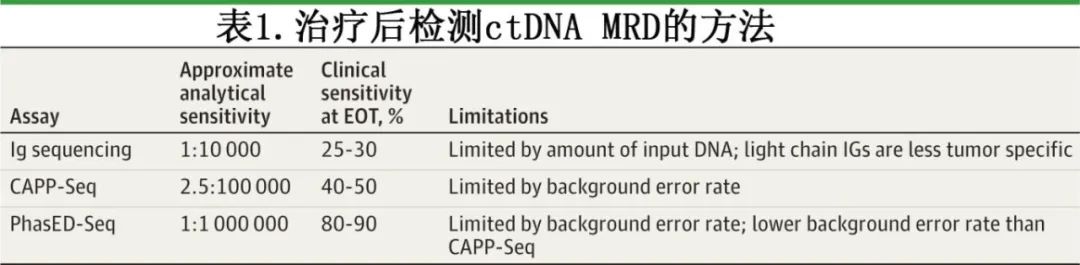
聚合酶链式反应(PCR)扩增目标序列在检测血液系统疾病(如慢性粒细胞白血病)中的MRD方面取得了巨大成功,但对于侵袭性 B 细胞淋巴瘤的监测效果不佳,原因在于疾病异质性以及缺乏像定义滤泡性淋巴瘤和套细胞淋巴瘤那样高度复发的易位。基于二代测序(NGS)的方法已成为监测侵袭性 B 细胞淋巴瘤ctDNA最有前景的检测手段(表 1)。
免疫球蛋白(Ig)受体的 V(D)J 区域重排是淋巴瘤克隆性的独特标志。一项早期的ctDNA)检测研究在侵袭性 B 细胞淋巴瘤中进行评估,该检测使用通用 PCR 引物扩增编码 Ig 重链和轻链的基因,以识别可在血液中追踪的克隆型。Ig 测序具有高度的肿瘤特异性,背景错误率低,应用范围广,但其分析灵敏度受总输入 DNA(即反应中分析的 cfDNA 分子数量)的限制,这在 ctDNA 水平较低时会影响检测性能。一项研究表明,ctDNA 在临床复发前 3 至 6 个月可重新出现在血液中,但早期检测需要连续监测。在治疗结束时的单次检测中,检测未来复发的灵敏度仅约为 30%。此外,该检测的特异性受限于轻链克隆型特异性较低,可能导致假阳性结果。
后续开发了称为CAPP-Seq的混合捕获NGS技术,通过针对数百种与淋巴瘤相关的基因异常(包括单核苷酸变异、易位和拷贝数异常)来提高检测的特异性和分析灵敏度。CAPP-Seq 检测不受总输入DNA量的限制,而是受背景错误率的影响,从而影响其区分肿瘤特异性cfDNA与测序错误的能力。为了克服这一限制,CAPP-Seq 采用数字错误抑制方法,包括分子条形码和对背景伪影的计算机模拟过滤,从而比Ig测序方法具有更高的分析灵敏度。然而在一项针对侵袭性B细胞淋巴瘤一线治疗后的研究中,CAPP-Seq 在EOT检测MRD的临床敏感性不足,在后来复发的患者中低于50%。
最新的基于二代测序(NGS)的ctDNA分析方法为PhasED-Seq。相位变异是由于激活诱导的胞嘧啶脱氨酶介导的异常体细胞超突变,而位于B细胞淋巴瘤基因组附近的单核苷酸变异。PhasED-Seq方法利用这种邻近性来检测和追踪同一cfDNA分子上的多个体细胞变异,可显著降低技术或生物学噪声背景错误率,并提高分析灵敏度。PhasED-Seq的增强分析灵敏度直接转化为在EOT时对MRD更准确的检测。初步结果表明,在侵袭性B细胞淋巴瘤一线治疗后的EOT单个时间点,PhasED-Seq检测未来复发的临床灵敏度可能超过90%。
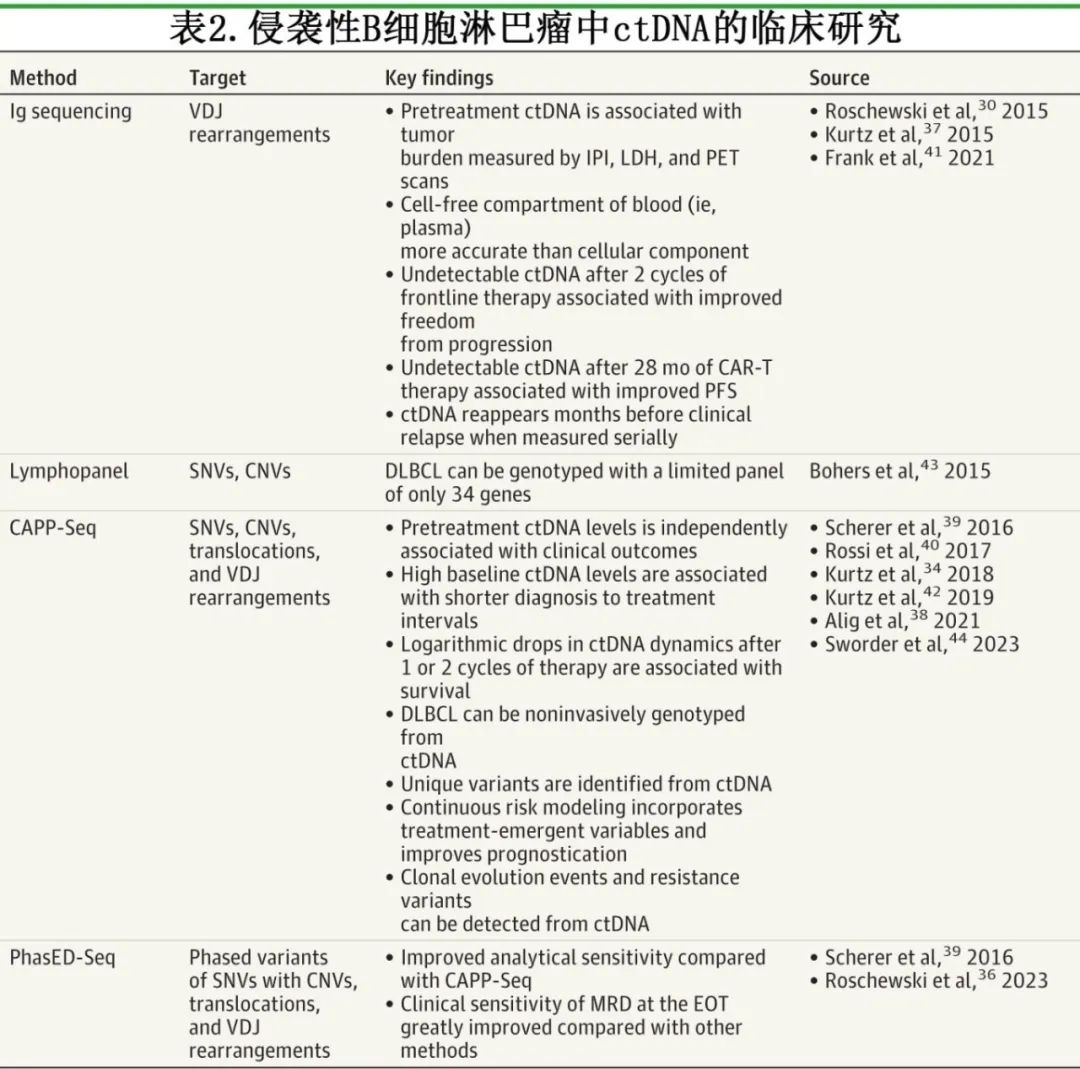
临床研究已对ctDNA在侵袭性 B 细胞淋巴瘤中的作用进行了考察,并证实其在整个治疗过程中具有独特的预后信息(表 2)。一项研究采用Ig测序法检测了 126 例初治弥漫性大 B 细胞淋巴瘤患者血清中的 ctDNA,这些患者接受了依托泊苷、泼尼松龙、长春新碱和环磷酰胺(EPOCH)方案治疗,部分患者还联合利妥昔单抗。基线 ctDNA 水平与IPI评分和乳酸脱氢酶水平之间存在显著关联。另一项采用该Ig测序法的研究进一步证实了这些发现,并表明基线 ctDNA 水平与PET总代谢肿瘤体积(TMTV)相关,并且确立了血浆是优于血液细胞成分的分析物。
另一项小型研究采用了一种基于 NGS 靶向测序的ctDNA检测方法,称 ctDNA 水平与PET显示的总体肿瘤负荷之间存在很强的相关性。
基线定量ctDNA不仅是肿瘤负荷的衡量指标,还具有独立的预后价值 。在一项针对 217 例接受一线和挽救性化疗的侵袭性 B 细胞淋巴瘤患者的 CAPP-Seq 分析中,基线 ctDNA 水平高于 2.5 log hGE/mL 的一线化疗患者,其无事件生存期(EFS)明显低于基线水平较低的患者(HR=2.6;P=0.007)。重要的是,多因素分析表明,即使在控制IPI评分、细胞起源表型和TMTV等因素后,ctDNA 仍具有独立预后价值。在挽救性化疗后,基线 ctDNA 水平的预后作用也得到证实(HR=2.9;P=0.07)。其他研究进一步表明,ctDNA 能够通过将较高的 ctDNA 水平与从诊断到治疗的时间间隔较短相关联,来识别高危亚组。基线 ctDNA 还可以克服组织活检样本的取样误差,并作为液体活检样本,对侵袭性 B 细胞淋巴瘤进行无创基因分型。多项研究已发现仅存在于血浆中的独特变异。Scherer等利用 CAPP-Seq 技术,在超过 80% 的病例中根据肿瘤起源细胞状态对肿瘤进行分类,其中还包括没有可用肿瘤样本的情况。
ctDNA动态的快速变化可早期反映肿瘤对治疗的反应情况,并具有预后价值 。在一项针对 108 例接受一线化疗患者的的研究中,84例(78%)患者在治疗 2 个周期后通过Ig测序未检测到 ctDNA,其 5 年无进展生存率显著高于 ctDNA 检测阳性患者(80.2% vs 41.7%;P<0.001)。Kurtz 等利用 CAPP-Seq 技术进一步研究发现,一线化疗1 或 2 个周期后的动态变化便具有高度预后价值。治疗 1 个周期后 ctDNA 水平较基线降低 2 个对数的患者归为早期分子学反应(EMR),治疗 2 个周期后降低 2.5 个对数的患者视为主要分子学反应(MMR)。在 67 例可评估患者中,51例(76%)实现早期分子学反应,与更优的无事件生存率(HR=6.5;P=0.002)和总生存率(HR=16;P<0.001)相关。在 52 例可评估患者中,41例(79%)实现MMR,与更优的无事件生存率(HR=26;P<0.001)和总生存率(HR=11;P=0.01)相关。其他研究也表明,在复发或难治性侵袭性 B 细胞淋巴瘤的治疗期间,ctDNA的变化与治疗结局相关。在CAR-T 细胞疗法以及双特异性(CD3×CD20)T 细胞衔接抗体epcoritamab治疗后,ctDNA 快速消失与持久的治疗反应相关。鉴于 ctDNA 在整个治疗过程中提供的强大预后信息,已有学者提出了数学模型,将基线ctDNA和其他治疗前变量与后来出现的变量(包括治疗反应)结合起来。
ctDNA检测方法在分析灵敏度方面的技术改进,如今能够 比现行疗效评估标准更精确地判定缓解情况 。一项汇总分析报告了 6 项前瞻性临床试验的结果,这些试验评估环磷酰胺、盐酸多柔比星、硫酸长春新碱和泼尼松(CHOP)或 EPOCH 方案联合利妥昔单抗、阿可替尼、来那度胺、奥妥珠单抗、维泊妥珠单抗和/或tafasitamab的联合疗法。在治疗期间对 151 例患者的 400 多份样本进行分析,其中 148 个肿瘤(98%)成功进行了基因分型。治疗前 119 例患者(79%)有血浆样本,93 例患者(62%)有EOT样本。在治疗结束时,70 例患者(75%)的 ctDNA 检测不到,其中 69例(99%)在中位随访 17 个月期间未出现疾病进展。唯一的例外是一名患者在治疗结束 10 个月出现孤立性CNS复发。治疗结束时检测到MRD的患者复发风险很高(HR=84;P<0.001),尽管并非所有患者都会复发。在 20 例疾病进展事件中,有 18 例(90%)在治疗结束时通过单一MRD检测得以识别,其中包括治疗后 30 个月才发生的事件。
有多项研究对EOT MRD检测与PET的相对准确性进行探讨。在一项正在进行的前瞻性临床试验中,对采用EPOCH-R或 CHOP-R治疗的患者,部分患者加用阿可替尼,54 例患者在治疗结束时进行了 PET 扫描和ctDNA检测。PET 扫描结果由盲法解读,其中 14 例(26%)患者的 Deauville 评分为 4 或 5 分;在 14 例患者中仅有 2 例(14%)出现疾病进展,9 例(64%)需要进一步的检查(重复进行PET扫描或组织活检)以明确缓解状态。通过PET扫描达到缓解的患者与未缓解的患者相比,2 年无进展生存率分别为 90% 和 67%(HR= 3.2;P=0.08)。治疗结束时对 54 例患者的血浆样本进行了 PhasED-Seq 检测以评估MRD,其中 42 例患者(78%)未检测到 MRD,其2 年无进展生存率为 98%,而EOT检测到 MRD 的患者为 33%(HR=36.3;P<0.001)。EOT未检测到 MRD 的患者均未出现疾病进展,但有 1 例患者死于心肌梗死。在一项纳入 99 例接受 CHOP-R 或 EPOCH-R 治疗的患者的研究中,EOT通过 PhasED-Seq 检测的 MRD 与临床结局的相关性高于PET扫描的标准反应。中位随访 44 个月,EOT检测到 MRD 的患者的中位无进展生存期和总生存期均更差(HR=分别为7.8 [P<0.001] 和 10.8 [P<0.001])。EOT PET检查结果也具有预后意义(HR分别为 3.4 [P=0.01] 和 4.0 [P=0.01]),但其预后价值低于MRD,且在多因素分析中不具有预后意义。
作为有用的临床工具,必须能精确界定缓解状态,其特征在于:可检测ctDNA的存在需要反映复发风险,因为这可能是治疗决策的基础;样本的收集和处理程序需要标准化、广泛可用,并能在不同地点重现;并且检测需要在具有临床相关性的时间范围内提供可操作的结果,并且成本可承受。目前没有数据表明,在MRD检测时进行干预比在临床复发时进行干预能产生更好的临床结局。生成这样的数据首先需要开发诊断检测方法;然后早期干预成为一个可验证的假设,并且其临床效用可以在设计良好的临床试验中进行检验。
EOT MRD检测所能提供的最直接的临床效果在于识别出无需进行复发监测的患者(图 2)。PhasED-Seq的现有数据表明,在没有MRD的患者中,阴性预测值(NPV)接近100%。EOT可检测到MRD的患者并非普遍会经历复发,但设计良好的临床试验可以测试在影像学检查无异常的分子学疾病患者中进行早期挽救治疗的临床价值。此外,准确的MRD检测可以在挽救治疗前验证EOT PET扫描结果,以避免对那些尽管PET扫描结果为假阳性但实际处于缓解状态的患者进行过度治疗,或者在挽救治疗前实现非侵入性地确认活跃疾病。
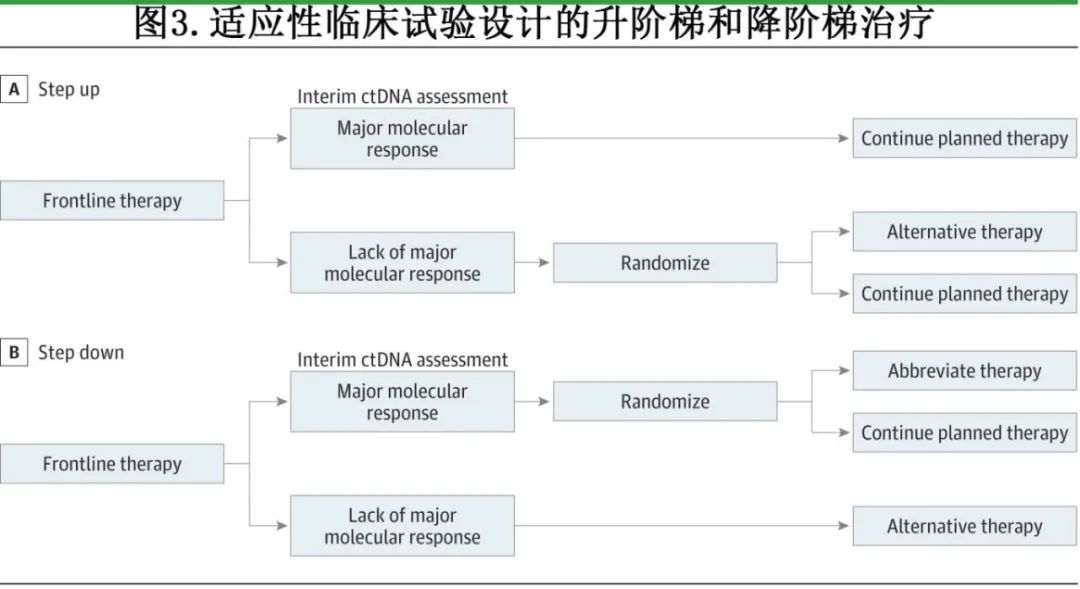
基于ctDNA中期结果的预后效应, 可以设计风险适应性(Risk-adapted)临床试验 。一种临床试验设计包括“升阶梯”方法,为在标准治疗的前两个周期后未达到MMR的高危患者提供替代疗法(图3A)。以往使用中期PET扫描的临床试验未能证明这种策略在强化疗中的有效性,但随着对缓解的更精确定义以及CAR-T细胞治疗或双特异性T细胞衔接抗体等疗法的出现,该策略仍然具有可行性。对于低危患者或有治疗相关毒性风险的患者,另一种临床试验设计是“降阶梯”方法,即在达到MMR的患者中减少治疗强度(图3B);基于中期PET扫描结果的风险适应性方法此前已在脆弱人群中取得成功。
该综述果表明, ctDNA是一种多功能分析工具,能够在整个治疗过程中提供预后信息 。在淋巴瘤中已经研究了多种ctDNA方法,所有这些方法都显示出巨大的潜力。现代的超敏感ctDNA方法能够达到在100万cfDNA分子中检测到1个的分析灵敏度,这对于在治疗后可靠地检测MRD是必要的。这些超敏感方法有望进一步完善我们对侵袭性B细胞淋巴瘤缓解的定义,并可能影响患者的治疗方式。
还需要 明确ctDNA与基于PET/CT扫描的现行反应标准的相对预测价值 。或许在一线治疗后,无法检测到ctDNA的检测将成为唯一必要的重新分期手段,然而也有可能ctDNA和PET/CT扫描是互补的。为了使EOT检测变得有价值,需要进一步定义阴性检测结果、阳性检测结果和可采取行动的检测结果。可以推测,在EOT时,通过达到1×10 ⁻⁶ 分析灵敏度的检测手段,若未检测到残留ctDNA则视为阴性。目前的信息表明,使用这一阈值检测手段且在EOT时未检测到ctDNA的患者,最终复发的风险非常低。另一个需要解决的问题是,可识别但非常低水平的残留ctDNA的意义是什么。是否存在一个阈值,低于该阈值时复发几乎是确定的,而高于该阈值时预后则不太明确?
需要解决的一个实际问题是:对于其他方面健康且影像学检查无疾病证据的患者,在EOT时可检测到ctDNA是否足以成为启动挽救治疗的指征。是否存在一些患者可以在没有等待淋巴瘤组织学确认的情况下就开始挽救治疗?是否需要进行连续检测以记录ctDNA水平的上升,才能开始治疗?最终,如果能够确定,针对仅分子层面的疾病的早期治疗相对于等待临床复发,能够改善生存率,那么这些检测将发挥最大的临床效果。这些问题是非常重要的研究问题,应该在临床试验中进行验证。
在广泛应用于临床实践之前,仍 需克服一些关键的实际障碍 。要使ctDNA检测成为确定缓解的标准方法,样本采集和处理的程序需要标准化,并且检测必须在不同实验室中广泛可用且可重现。从样本采集到报告结果的周转时间需要在7天以内,才能在大多数临床场景中具有可操作性,特别是那些与进一步治疗时机直接相关的检测结果,特别依赖于高效的周转时间。目前,这些检测的成本在2000到3000美元之间,凸显了进行成本效益分析以及获得第三方支付方广泛接受的重要性,以确保大多数患者能够使用这些检测。如果能够克服这些实际障碍,那么一种更精确地定义侵袭性B细胞淋巴瘤缓解的方法就指日可待!
参考文献
Roschewski M, Longo DL, Armitage JO. Circulating Tumor DNA as Measurable Residual Disease in Aggressive B-Cell Lymphoma: A Narrative Review. JAMA Oncol. Published online February 06, 2025. doi:10.1001/jamaoncol.2024.6144
链接:http://www.lewenyixue.com/2025/03/21/%E3%80%90JAMA%20Oncol%E3%80%91%E5%BE%AA%E7%8E%AF%E8%82%BF%E7%98%A4DNA%E5%9C%A8/







赶快来坐沙发