调节乳腺癌耐药!广州中医药大学发文:揭示逆转乳腺癌耐药的新机制
【导读】 自噬介导的化疗耐药是乳腺癌治疗失败和预后不良的核心机制。人们普遍认为,乳腺癌化疗耐药受到肿瘤相关巨噬细胞(TAMs)的影响,其中CXCL1是最丰富的细胞因子分泌物。然而,其在调节自噬相关化疗耐药方面的作用尚不清楚。
10月11日,广州中医药大学研究团队在期刊《Cell Death&Disease》上发表了题为“Tumor-associated macrophages/C-X-C motif chemokine ligand 1 promotes breast cancer autophagy-mediated chemoresistance via IGF1R/STAT3/HMGB1 signaling”的研究论文,本研究旨在探究TAMs/CXCL1如何通过自噬介导的化疗耐药促进乳腺癌的发展。研究发现,TAMs/CXCL1通过激活自噬促进乳腺癌细胞的化疗耐药,而沉默CXCL1可通过抑制自噬增强顺铂耐药乳腺癌细胞的化疗敏感性。高通量定量PCR芯片及后续靶点验证显示,CXCL1通过抑制VHL介导的IGF1R泛素化,诱导自噬介导的化疗耐药。升高的IGF1R随后促进STAT3/HMGB1信号通路,促进自噬。此外,沉默TAMs/CXCL1可通过抑制乳腺癌小鼠移植瘤的自噬改善顺铂的化疗敏感性,临床研究进一步将CXCL1与IGF1R/HMGB1信号通路以及更短的无病生存期联系起来。 总之,这些结果不仅揭示了TAMs/CXCL1信号通路在通过增强自噬介导乳腺癌化疗耐药方面的关键作用,而且为IGF1R/STAT3/HMGB1信号通路在调节自噬及其对癌症预后的影响方面的分子机制提供了新的见解。

https://www.nature.com/articles/s41419-024-07123-5
背景信息
01
乳腺癌是全球最常见的恶性肿瘤,也是导致女性癌症相关死亡的主要原因。据估计,全球约有12%的新发癌症病例和7%的新发癌症相关死亡病例可归因于乳腺癌。尽管引入了辅助化疗、免疫疗法和靶向疗法,为延长患者的总生存期带来了新的希望,但每年仍有超过68万人死于乳腺癌。对乳腺癌患者来说,最大的威胁是耐药肿瘤的产生,导致治疗失败和随后的癌症死亡。尤其是,原发性或获得性化疗耐药性导致了90%的与癌症相关的死亡,有多种因素被认为与化疗耐药性有关,包括增强的药物排出、显著的基因突变、异常的药物代谢和其他因素。适应性压力作为调节化疗耐药性的核心机制,通过保护癌细胞免受化疗的细胞毒性作用发挥作用。因此,对适应性压力调节的分子阐释对于开发针对化疗耐药的治疗策略具有重要意义。
自噬是一种重要的降解过程,可调节适应性应激反应,对于维持细胞稳态、调节细胞信号通路和促进细胞生存具有重要作用。值得注意的是,自噬在癌症化疗中具有双重作用。一方面,化疗药物可诱导癌细胞发生自噬性死亡。另一方面,自噬激活总是伴随癌症化疗耐药,为癌细胞提供营养和能量,使其能够逃离不利的肿瘤微环境(TME)。ABCG2在多种肿瘤组织中高度表达,被认为是癌症多药耐药最重要的调节因子。
TAMs/CXCL1信号通路促进乳腺癌细胞通过自噬介导的化疗耐药性
02
本研究主要关注CXCL1对乳腺癌化疗抵抗的影响,鉴于其作为TAMs分泌的高丰度趋化因子在转移性乳腺癌中的作用。这表明CXCL1主要来源于TAMs。随后,在存在CXCL1细胞因子或其中和抗体的情况下,研究人员对乳腺癌细胞的生长情况进行了研究,以确定它们对几种化疗药物的反应。如图1A所示,研究人员研究了CXCL1对MDA-MB-231和MCF-7细胞的影响,单独或与紫杉醇、表柔比星、多柔比星和5-氟尿嘧啶(5-FU)联合使用。根据结果,CXCL1显著降低了化疗药物对MDA-MB-231和MCF-7细胞的毒性。与其他三种化疗药物相比,CXCL1对紫杉醇的化疗抵抗诱导作用最强。此外,蛋白质免疫印迹分析显示,在CXCL1处理24小时后,乳腺癌细胞中ABCG2和LC3-II的积累增加,SQSTM1/p62表达减少。这些发现表明,CXCL1与乳腺癌的化学敏感性降低和自噬增强有关。此外,研究人员还引入了针对CXCL1的中和抗体来评估乳腺癌对化疗的敏感性。结果发现,TAMs-CM能够有效地抵消紫杉醇引起的生长抑制,而CXCL1中和抗体则逆转了TAMs-CM在MDA-MB-231和MCF-7细胞中的刺激效应。CXCL1中和抗体还逆转了TAMs-CM对紫杉醇治疗后ABCG2、SQSTM1/p62和LC3-II/I表达的影响。另外,还进行了mRFP-GFP-LC3报告基因分析以验证CXCL1的自噬诱导特性。在CXCL1处理的乳腺癌细胞中,随着剂量的增加,黄绿色斑点(即自噬体)数量增加,而CXCL1中和抗体阻止了TAMs-CM诱导的自噬发生。为了阐明CXCL1在乳腺癌中的主要来源,研究人员还通过ELISA法测量了TAMs、MDA-MB-231细胞、空载体转染的TAMs(TAMs Vec)、过表达CXCL1的TAMs(CXCL1OE)、TAMs(TAMs shCtrl)和CXCL1敲低的TAMs(TAMs CXCL1KD)的CXCL1浓度。研究结果显示,TAMs分泌的CXCL1水平高于乳腺癌细胞。而且,与未转染载体的对照组相比,TAMs CXCL1OE中CXCL1的分泌显著升高,而在TAMs CXCL1KD中,CXCL1的分泌则显著低于shCtrl组。CCK8实验进一步表明,CXCL1过表达的TAMs显著增强了TAMs对MDA-MB-231和MCF-7细胞系的化疗抵抗作用。这种作用在应用CXCL1中和抗体时部分减弱。相反,TAMs中CXCL1敲低显著抑制了TAMs诱导的化疗抵抗作用,并在两种乳腺癌细胞系中被添加CXCL1细胞因子逆转。总的来说,这些发现表明CXCL1似乎是TAMs-CM诱导乳腺癌化疗耐药和自噬的关键因素。
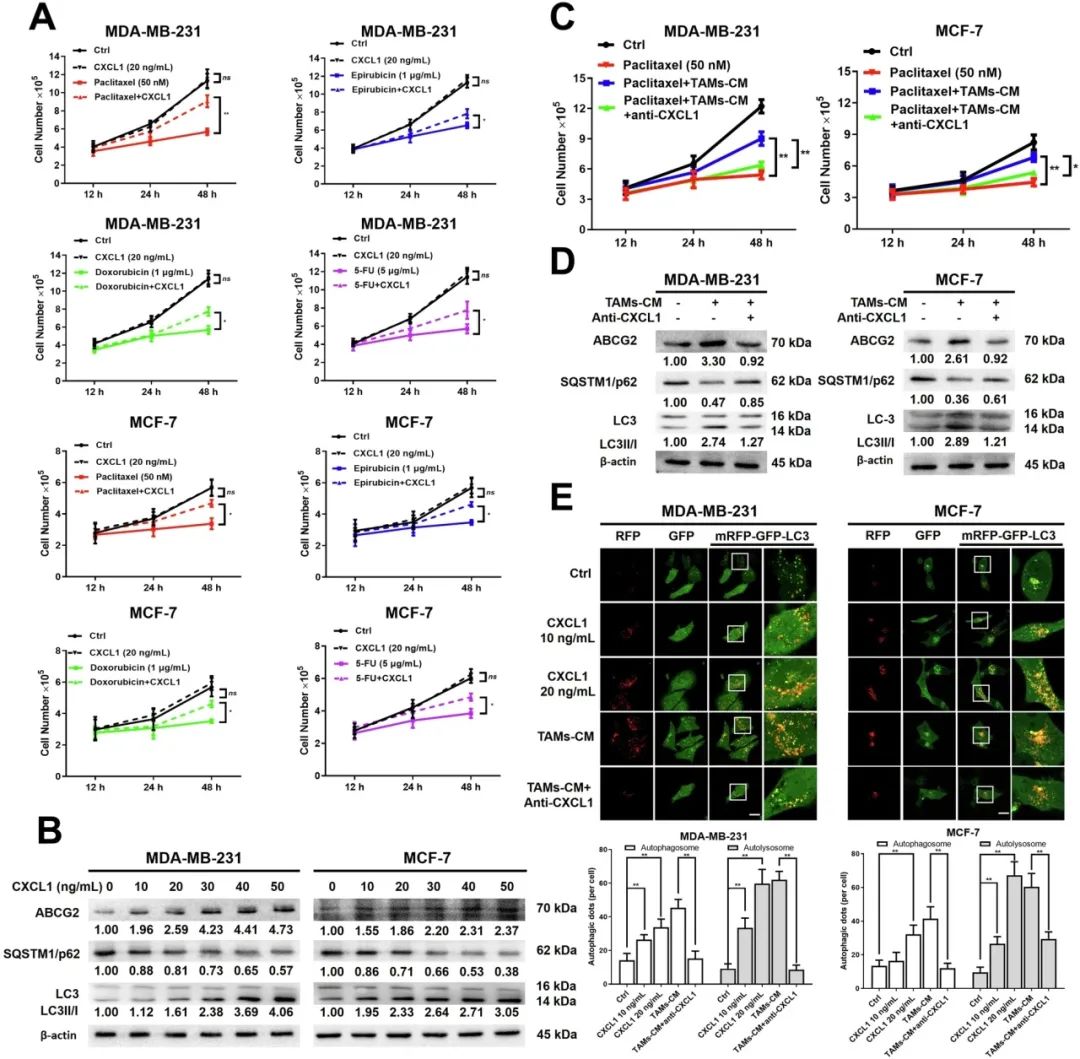
图1:TAMs/CXCL1信号通路促进乳腺癌细胞通过自噬介导的化疗耐药性
结论
03
总的来说,本研究强调了TAMs/CXCL1在通过调节自噬来介导乳腺癌化疗耐药方面的重要作用,并提出IGF1/IGF1R可能是一个潜在的上游信号通路,通过STAT3/HMGB1激活来调控自噬。靶向CXCL1-介导的自噬可能是逆转乳腺癌多药耐药的一种机制。
【参考资料】
https://www.nature.com/articles/s41419-024-07123-5
链接:http://www.lewenyixue.com/2024/10/15/%E8%B0%83%E8%8A%82%E4%B9%B3%E8%85%BA%E7%99%8C%E8%80%90%E8%8D%AF%EF%BC%81%E5%B9%BF%E5%B7%9E%E4%B8%AD%E5%8C%BB%E8%8D%AF%E5%A4%A7%E5%AD%A6%E5%8F%91%E6%96%87%EF%BC%9A%E6%8F%AD%E7%A4%BA/